消化管について
急性膵炎、慢性膵炎、膵がんをはじめとする様々な膵腫瘍などの膵疾患を中心に診療しています。また、通常の体外式超音波に加え、超音波内視鏡(EUS)を駆使した診断・治療手技や造影超音波にも取り組んでいます。
上部・下部消化管
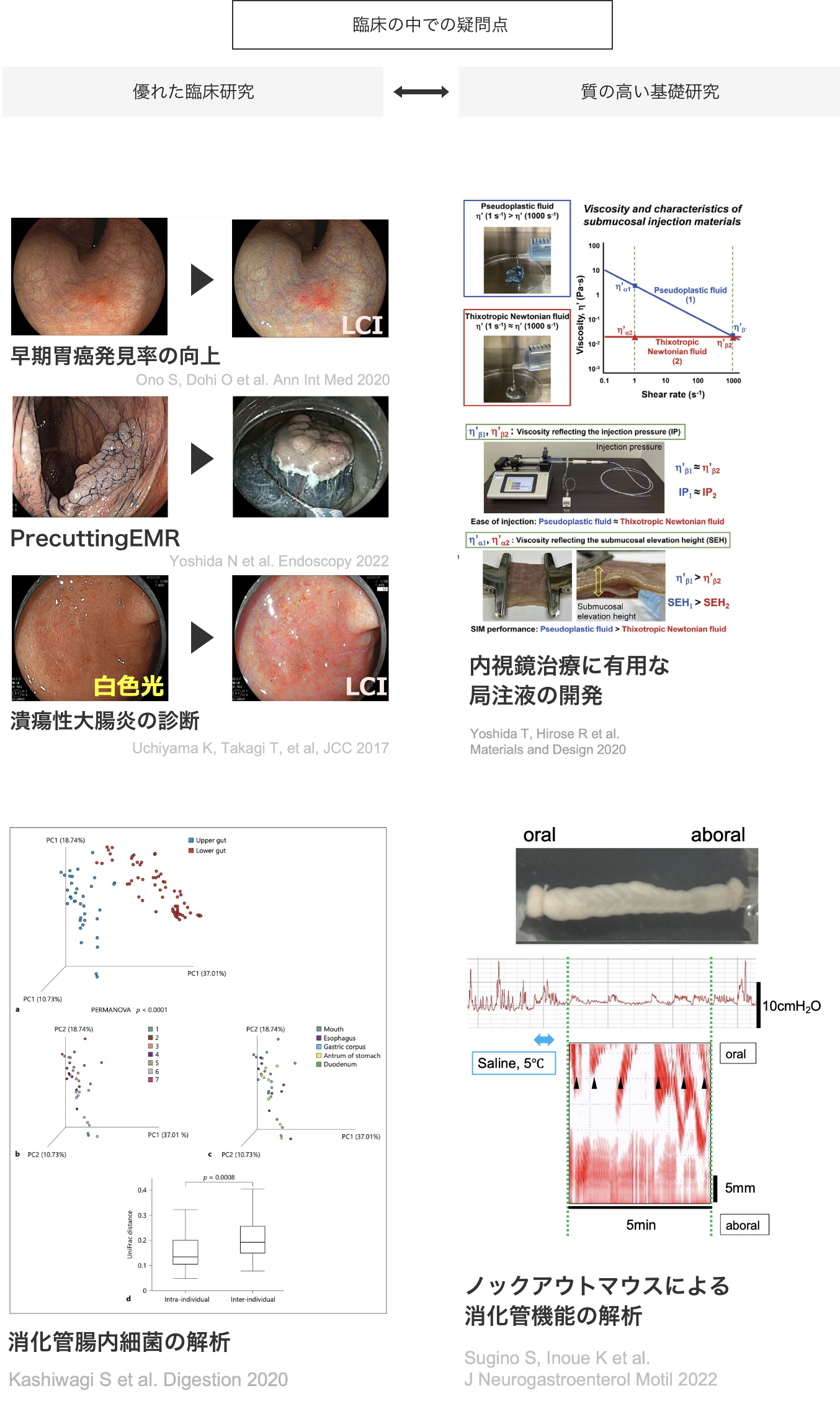
⾷道がん・胃がん・⼗⼆指腸がんにおいては、⼟肥統・岩井直⼈、⼤腸がんに関しては吉⽥直久・井上健を中⼼に、内視鏡治療や臨床研究を⾏っています。⾷道がん・胃がん・⼤腸がんのESDは近畿圏のハイボリュームセンターとしての役割を果たしており、全国の先進施設と共に多くの臨床試験を⾏っています。また、⼗⼆指腸がんのESDは、処置の難度が⾼いことが知られていますが、当院では積極的に治療を⾏っています。多数の症例をご紹介いただき、良好な治療成績をおさめています(図)。
研究については、“新しいことを⽣み出す“”をモットーに⽇々励んでいます。
当院だけでなく当グループ在籍医師が所属する関連施設を含めての多施設共同研究や、JCOG-GIESG(⽇本臨床腫瘍研究グループ-消化器内視鏡グループ)に所属教育については、熟練の指導医のもとでスキルアップのためのトレーニングシステムを導⼊しています。はじめに内視鏡診断・治療の基本を習得し、さらに拡⼤内視鏡観察のトレーニングを⾏っていただきます。最終的に、ESDオペレーターとして治療を⾏うことでESDを完遂できるスキルを⾝につけていただきます。⼤腸内視鏡挿⼊に関してはコロンモデルを⽤いたトレーニングと定期的な挿⼊法セミナーを受けていただき、安全・正確・確実な挿⼊技術を習得してもらいます。
また、病理診断科と連携し“ESD 病理カンファレンス“”を⽉に1回のペースで開催し、内視鏡診断学の向上に努めています。さらに、若⼿医師対象の“内視鏡治療ハンズオンセミナー”や “広⼩路ライブセミナー”を定期的に開催しており、医局に関係なく医師やメディカルスタッフの⽅々に多数ご参加頂いています
炎症性腸疾患・⼩腸疾患
炎症性腸疾患
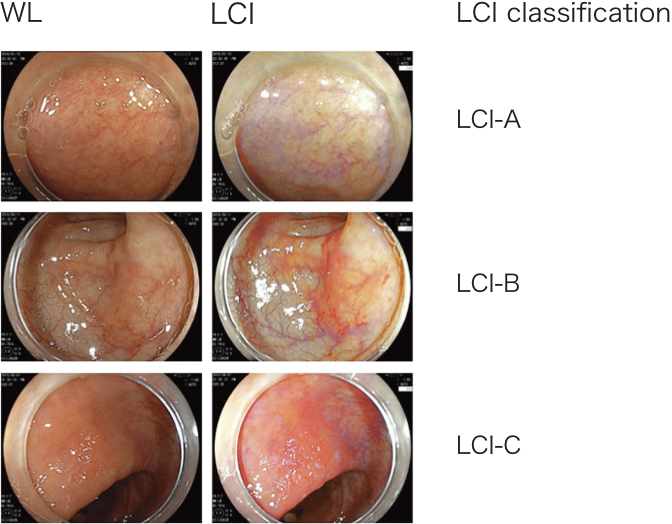
潰瘍性⼤腸炎やクローン病などの炎症性腸疾患(inflammatory bowel disease: IBD)に対する診断・治療に関して、髙⽊智久、内⼭和彦を中⼼におこなっています。臨床研究および基礎研究を通して、新たな技術や治療法を世界に発信しています。内視鏡診断に関して、画像強調システムの⼀つであるLinked Color Imaging(LCI)を⽤いた新しい潰瘍性⼤腸炎の粘膜診断を世界で初めて提唱し、⽇常臨床にも応⽤しています。
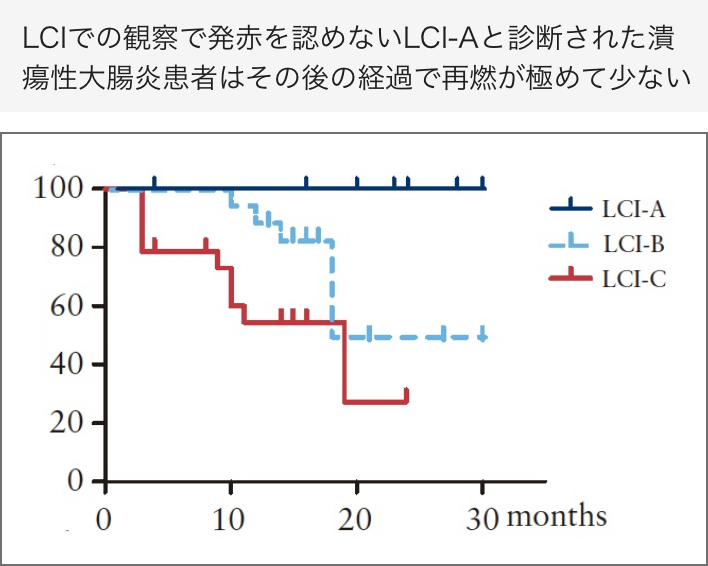
潰瘍性⼤腸炎において粘膜の微細な発⾚を診断することで、粘膜に残る炎症を診断することができ、またその後の再燃を予測することができます(図)。
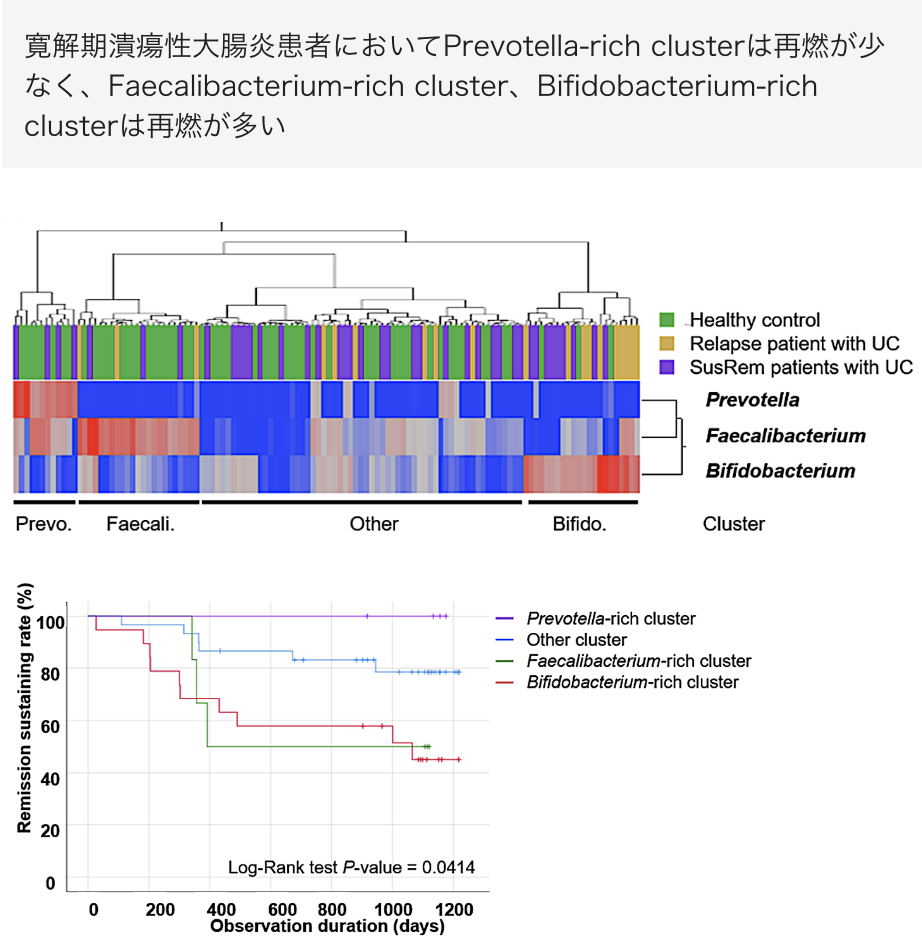
また、寛解期潰瘍性⼤腸炎患者における腸内細菌の解析によって、特定の腸内細菌の存在がその後の臨床経過における再燃と関連していることも報告しています(図)。炎症性腸疾患の病態と腸内細菌の関連は注⽬されており、現在も引き続き腸内細菌叢の研究を継続し、新たな知⾒の創出を⽬指しています(図)。クローン病に対しては⼩腸内視鏡による診断や、狭窄に対する拡張術を施⾏し、薬剤の治療と併せて治療成績をまとめています。どのような患者様が狭窄を引き起こすのか、どのような治療が適切なのか、など学会等で精⼒的に報告し、臨床応⽤ができるような、新たなエビデンス創出に向けて患者様からのデータを集積しています。また、近年、IBDに対する多くの薬剤が臨床で使⽤できるようになってきており、治療の選択肢が多岐に渡っております。定期的にカンファレンスを開催し、どのような患者様にどの薬剤を使⽤するのか、を短期的、⻑期的な視点からディスカッションをおこない、治療⽅針を決定しています。そのようなディスカッションや、研究会・学会等での発表を通して、若⼿の先⽣にはIBDの診断・治療の基礎や応⽤を勉強してもらっています。
⼩腸疾患
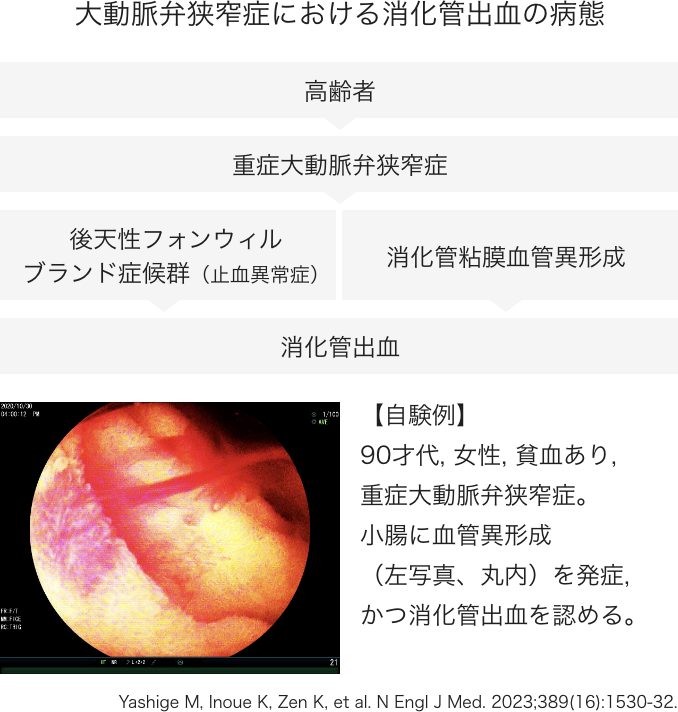
⾎管性病変,、炎症性疾患, 腫瘍性病変などの⼩腸疾患の診断・治療において年間150 例以上のバルーン⼩腸内視鏡や⼩腸カプセル内視鏡を⾏っています。特に⼩腸⾎管性病変に関しては、消化管出⾎を合併した⼤動脈弁狭窄症は“ハイド症候群“”と呼ばれており、その消化管出⾎の原因の1つに「消化管粘膜に発⽣する出⾎しやすい異常⾎管(消化管⾎管異形成)の出現」が挙げられているが、世界的にも研究が進んでおらず実態が不明でした。私たちは⼤動脈弁のカテーテル治療が予定されている貧⾎のある重症⼤動脈弁狭窄症の患者50 名に⼩腸カプセル内視鏡検査を⾏い、臨床経過とともに解析した結果、(1)多数の⾎管異形成が消化管に存在し特に⼩腸に最も多かったこと(2)患者の10%で出⾎があること(3)⼼臓を治療すると消化管の出⾎が改善することの3点が明らかになり、循環器疾患の治療と消化管粘膜病変が密接に関連していることが分かりました(図)。今後は、⼤動脈弁狭窄症に伴う消化管⾎管異形成の形成・消退メカニズムが解明され、治療の改善に繋がることが期待されています。
基礎研究
消化管分野での基礎的研究は、吸収機構の解明に始まり、薬剤による粘膜傷害、粘膜バリア機構の解明を経て、近年では難治性疾患における粘膜免疫機構の解明、蠕動機能の解析など新規⼿法にもとづいて研究を⾏っています。さらには、近年、腸管内に⽣息する共⽣細菌叢(マイクロバイオータ)が⽣体の⽣理機能や病態⽣理に多⼤な影響を及ぼしていることが明らかになりつつありますが、消化管マイクロバイオータが持つ様々な病態⽣理について基礎的のみならず、臨床的アプローチからも研究を進めており、学会やメディアを通じて研究成果を発信しています。
以上のように目の前の患者さんを一所懸命診て,臨床での疑問点や問題点をもとにデータの蓄積・解析を行うことが臨床医として必要だと考えています。それらを基礎研究に展開し,患者さんの役に立てるように努力させていただきます。